Corpo Luteo e Cisti Luteiniche
Corpo Luteo e Cisti Luteiniche
Redatto da P.Parisella
Il corpo luteo si forma al momento dell'ovulazione successivamente all'espulsione dell'ovocita e del liquido follicolare. Esso è una vera e propria ghiandola endocrina: è costituito da cellule della teca e produce progesterone.
Il corpo luteo si presenta come una formazione cistica rotondeggiante ed ipervascolarizzata perifericamente, di dimensioni variabili (diametro medio circa 20 mm.), singola o multipla in caso di ovulazioni multiple spontanee o indotte.
A volte può raggiungere dimensioni maggiori trasformandosi in Corpo Luteo Cistico: tale evoluzione è legata al sanguinamento dei vasi della teca interna con ristagno di sangue e formazione di coaguli. Altre volte può accompagnarsi alla presenza di emoperitoneo più o meno marcato e quindi viene definito Corpo Luteo Emorragico. Tale evenienza si accompagna ad una sintomatologia caratterizzata da dolore pelvico e/o addominale di intensità variabile legata alla irritazione peritoneale da parte del sangue. Anche se spesso tali formazioni si risolvono spontaneamente possono costituire una vera e propria emergenza medico-chirurgica.
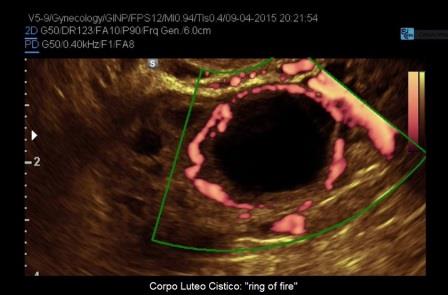
Uno degli aspetti più tipici del corpo luteo e delle cisti luteiniche è la ipervascolarizzazione periferica che si evidenzia al power-Doppler come un intenso anello di colore "ring of fire" (anello di fuoco). Ciò è legato alla intensa neoangiogenesi delle cellule tecali luteinizzate presenti nella parete del corpo luteo.
Diagnosi ecografica
Il corpo luteo cistico può avere dimensioni variabili ( 3 - 10 cm.) ed aspetti diversi legati sia alla quantità di sangue presente nella cisti sia alla quantità di sangue coagulato presente. Nelle fasi di sviluppo della formazione cistica e dello stravaso di sangue all'interno della cisti possono aversi aspetti ecografici vari e caratteristici:
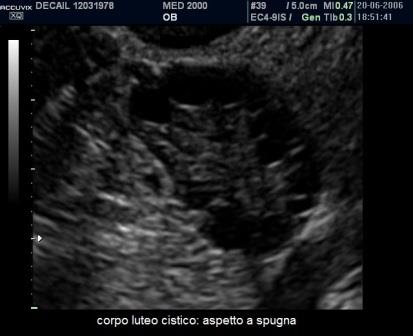
- aspetto a spugna o "sponge like" per la presenza di sangue coagulato, con aspetto di fini trabecolature iperecogene, che occupa gran parte della cisti; il power-Doppler mostra assenza di vasi ematici all'interno della cavità cistica;
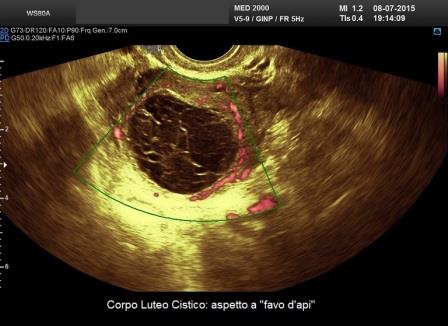
- aspetto a favo d'api o "honeycomb" per un caratteristico contenuto dovuto alla presenza di sottili tralci di fibrina che si presentano ecograficamente come sottili setti completi; al power-Doppler non si evidenziano fenomeni di vascolarizzazione all'interno della cavità cistica;
- nelle fasi più avanzate si ha un processo di retrazione e riassorbimento del coagulo per cui la cisti mostra un contenuto ecogeno endocistico dovuto al coagulo; la pressione intermittente con la sonda endovaginale sulla cisti può consentire di evidenziare il movimento oscillatorio del coagulo tipo budino o gelatina; al power-Doppler non si evidenziano fenomeni di vascolarizzazione della porzione ecogena della cisti.
Il corpo luteo emorragico si differenzia da quello cistico per la presenza di emoperitoneo di entità variabile.
Se la raccolta ematica interessa la pelvi la diagnosi ecografica con sonda endovaginale è agevole e ci consente di osservare una raccolta liquida in genere presente nel cavo del Douglas.
Se la raccolta è al di fuori della pelvi bisogna indagare tutto l'addome alla ricerca della presenza di sangue e/o coaguli. La differenziazione tra coaguli e anse intestinali richiede una buona esperienza e si basa sui seguenti segni caratteristici dei coaguli:
- aspetto ipoecogeno
- contorni mal definiti
- la pressione con la sonda può modificare la loro forma e posizione
- non sono vascolarizzati al color-Doppler
Un capitolo importante è rappresentato dalla diagnosi differenziale tra cisti luteinica ed altre neoformazioni ovariche (neoplasie, dermoidi, endometriosi) e la gravidanza extrauterina.
Per quanto riguarda le neoplasie abbiamo visto come il corpo luteo cistico può assumere l'aspetto di una Cisti Uniloculare Solida dove la componente solida è rappresentata dal coagulo endocistico. Un valido aiuto nella diagnosi differenziale ci è dato dal power-Doppler che ci consente di valutare le differenze di vascolarizzazione tra Cisti Luteinica e Cisti Uniloculare Solida di altra natura. La Cisti Luteinica ha una componente solida endocistica rappresentata dal coagulo che non è vascolarizzato al power-Doppler mentre presenta una parete riccamente vascolarizzata (ring of fire). Le Cisti Uniloculari Solide di altra natura possono avere una parete vascolarizzata ma non in maniera così intensa come per il corpo luteo ed hanno una componente solida (papille e parti solide) che può avere un Color Score variablie da 2 a 4.
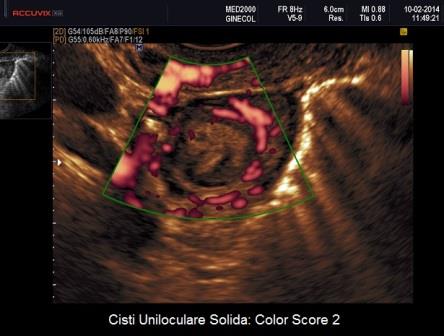
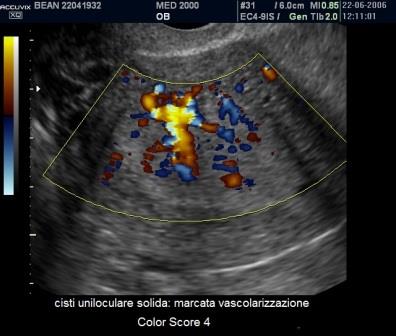
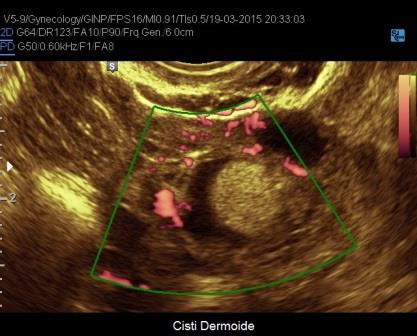
I dermoidi possono porre seri problemi di diagnosi differenziale; essi si presentano come neoformazioni ad ecostruttura complessa per la presenza di aree a diversa ecogenicità nelle quali l'utilizzo del power-Doppler non ci è di aiuto poiché presentano una vascolarizzazione di parete simile, anche se meno intensa, delle cisti luteiniche e come queste con presentano vascolarizzazione della componente solida endocistica. In questi casi possono esserci di aiuto la presenza di aree iperecogene dotate di ombra acustica caratteristiche dei dermoidi e i controlli seriati che consentono di documentarne la stabilità nel tempo: infatti i teratomi non si modificano rapidamente e non scompaiono come le cisti luteiniche.
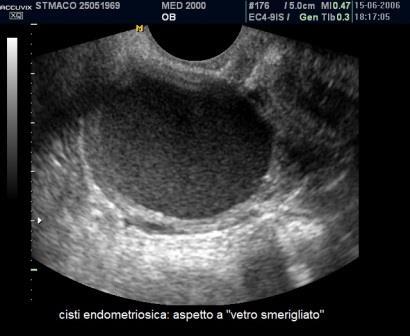
Le cisti endometriosiche sono in genere cisti uniloculari con aspetto a "vetro smerigliato" (ground glass) e possono presentare piccole aree iperecogene di parete. Come nelle cisti luteiniche la vascolarizzazione è periferica ma molto più scarsa rispetto alle cisti luteiniche. Utile in questi casi anche la storia clinica della paziente: la presenza di dismenorrea e infertilità e l'evoluzione della cisti nel tempo possono consentirci di effettuare una corretta diagnosi.
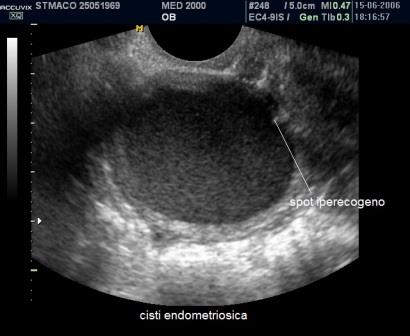
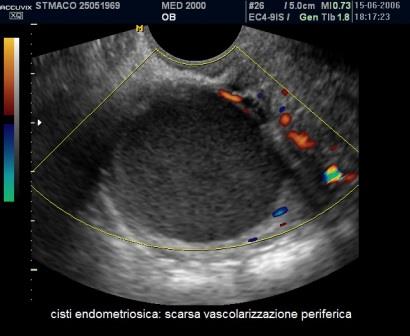
La diagnosi differenziale con una gravidanza extrauterina (GEU) può essere semplice se nel contesto della formazione cistica si evidenzia un sacco vitellino o un embrione, specie se dotato di battito cardiaco. Le caratteristiche differenziali sono:
- l'ecogenicità della parete della GEU è superiore rispetto a quella di una cisti luteinica;
- la cisti luteinica ha una morfologia sferica o ovoidale mentre una GEU tubarica può avere una morfologia che in genere si adatta a quella della tuba per cui ruotando la sonda endovaginale la gravidanza tubarica assume una forma allungata;
- la vascolarizzazione periferica della cisti luteinica è più ricca rispetto a quella della GEU dove si evidenzia una scarsa vascolarizzazione peritrofoblastica;
- fondamentali i dati anamnestici e clinici: amenorrea, beta-hCG positiva.
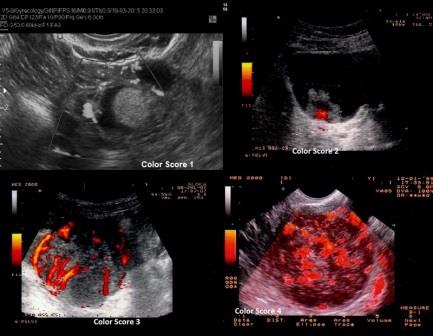
A margine credo possa essere utile ricordare come si calcola il Color Score. Esso rappresenta una valutazione della vascolarizzazione di una neoformazione annessiale stimata soggettivamente dal medico ecografista secondo una scala che va da 1 a 4:
- Color Score 1: assenza di flusso
- Color Score 2: presenza di pochi spots vascolari
- Color Score 3: presenza di una discreta vascolarizzazione
- Color Score 4: presenza di abbondante vascolarizzazione
Bibliografia
Baltarowich OH, Kurtz AB, Pasto ME, Rifkin MD, Needleman L, Goldberg BB.The spectrum of sonographic findings in hemorrhagic ovarian cysts.AJR Am J Roentgenol. 1987 May;148(5):901-5.
Begum J, Pallavee P, Samal S.: Diagnostic dilemma in ovarian pregnancy: a case series.J Clin Diagn Res. 2015 Apr;9(4):QR01-3.
Ding Z, Zhang D, Ying W, Wang J.Sonographic value in diagnosis of hemorrhagic ovarian cysts.Eur J Gynaecol Oncol. 2010;31(1):87-9.
Ishihara K, Nemoto Y.Sonographic appearance of hemorrhagic ovarian cyst with acute abdomen by transvaginal scan.Nihon Ika Daigaku Zasshi. 1997 Oct;64(5):411-5.
Jain KA. Sonographic spectrum of hemorrhagic ovarian cysts. J Ultrasound Med. 2002 Aug;21(8):879-86.
Nemoto Y, Ishihara K, Sekiya T, Konishi H, Araki T.Ultrasonographic and clinical appearance of hemorrhagic ovarian cyst diagnosed by transvaginal scan.J Nippon Med Sch. 2003 Jun;70(3):243-9.
Okai T, Kobayashi K, Ryo E, Kagawa H, Kozuma S, Taketani Y.Transvaginal sonographic appearance of hemorrhagic functional ovarian cysts and their spontaneous regression.Int J Gynaecol Obstet. 1994 Jan;44(1):47-52.
Reynolds T, Hill MC, Glassman LM.Sonography of hemorrhagic ovarian cysts.J Clin Ultrasound. 1986 Jul-Aug;14(6):449-53.
Santos VG, Bettencourt EM, Ginther OJ.Long-term characteristics of idiopathic persistent corpus luteum in the mare.Theriogenology. 2015 Jul 15;84(2):242-51.
Swire MN, Castro-Aragon I, Levine D.Various sonographic appearances of the hemorrhagic corpus luteum cyst.Ultrasound Q. 2004 Jun;20(2):45-58. Review.
Timmerman D., Valentin L., Bourne T.H., Collins W.P., Verrelst H., Vergote I. Terms, definitions and measurements to describe the sonographic features of adnexal tumors: a consensus opinion from the International Ovarian Tumor Analysis (IOTA) group. Ultrasound in Obstetrics & Gynecology 2000; 16:500-505
Yoffe N, Bronshtein M, Brandes J, Blumenfeld Z.Hemorrhagic ovarian cyst detection by transvaginal sonography: the great imitator. Gynecol Endocrinol. 1991 Jun;5(2):123-9.
Aggiornamenti
- Patologie Genetiche dello Scheletro
Sono elencate tutte le 436 Displasie Scheletriche con la... - Consigli per l'utilizzo del software diagnosi in Diagnosi...
Consigli per l'utilizzo del software diagnosi in Diagnosi... - TERMINI DI USO DEL PORTALE WEB med2000eco e Software...
TERMINI DI USO DEL PORTALE WEB med2000eco e Software...